É bastante conhecida a história de Dr. Alexander Fleming, que com a ajuda de uma série de coincidências ocorridas em seu laboratório durante o ano de 1928 conseguiu encontrar uma poderosa substância derivada de fungos capaz de matar alguns tipos de micro-organismos. Após pesquisas motivadas pela Segunda Guerra Mundial, foi possível começar a produzir a chamada penicilina em escala industrial, o que na época revolucionou a Medicina e o tratamento de infecções bacterianas.
A eficácia desse método, que levou à sua popularização nos anos que se seguiram, junto com a descoberta de outras substâncias denominadas antibióticas, abriu portas para a distribuição indiscriminada desses medicamentos. Muitos começaram a ser vendidos sem receita médica, sem direcionamento adequado para o agente etiológico da doença e até mesmo para o tratamento de infecções de origem viral ou fúngica. Segundo dados da Organização Mundial de Saúde (OMS):
- Mais de 50% das prescrições se mostram inapropriadas;
- 2/3 dos antibióticos são usados sem prescrição em muitos países;
- 50% dos consumidores os compram para usá-los por um dia, 90% para três dias ou menos.
Por que antibióticos não matam vírus?
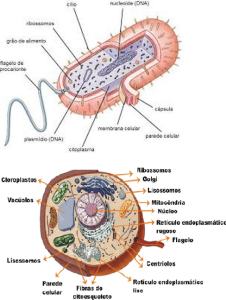
Antibióticos são substâncias de origem natural ou sintética que agem sobre fases do metabolismo de bactérias, impedindo seu crescimento ou matando-as. Bactérias são organismos procariontes, isto é, apresentam uma série de especificidades em sua organização celular e em seu funcionamento interno em relação a outros tipos de células. Vírus são seres que não apresentam componentes celulares ou metabolismo próprio: dependem da ação parasita sobre outras células, utilizando a maquinaria interna destas para a leitura e transcrição de suas proteínas. O material genético viral é incorporado ao do hospedeiro, que no caso do ser humano, é eucarionte. Como resultado, o que atinge o metabolismo próprio das bactérias não atinge o meio de ação dos vírus, pelo simples fato de que ele sozinho não apresenta características próprias às bactérias, e em nós infecta um tipo bem diferente de célula sobre a qual os antibióticos não conseguem agir.
Um exemplo do mecanismo de ação dos antibióticos é impedir a síntese da parede celular bacteriana, formada por peptídeoglicanos – união de heteropolissacarídeos com peptídeos. Vírus, ao não possuírem estrutura celular própria, não apresentam parede. Células animais também não apresentam parede. Outros organismos, como fungos, possuem a parede bioquimicamente diferente, formada pelo polissacarídeo quitina. Dessa forma, esse método apenas atinge as bactérias.
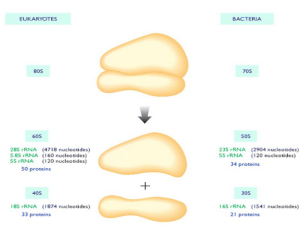
Outra maneira na qual as substâncias podem agir sobre as bactérias é ligar-se à unidade 30S ou 50S dos ribossomas bacterianos, impedindo a síntese de suas proteínas. Os próprios vírus não possuem ribossomas, ou quaisquer outras organelas próprias das células. Quanto a seus hospedeiros, por serem eucariontes, possuem sim os ribossomas – no entanto, eles são de um tipo diferente dos bacterianos: possuem unidades 40S e 60S (S se refere ao coeficiente Sverdberg de sedimentação, que depende do tamanho molecular), que se diferem quanto ao tamanho das sequências de RNAr estruturais, quantidade de proteínas, formato, dentre outras características. Dessa forma, esse tipo de mecanismo não consegue atingir o meio de replicação viral.
Qual a relação dos antibióticos com a resistência bacteriana?
O princípio básico desse fenômeno é bastante simples: há micro-organismos naturalmente resistentes aos antimicrobianos, devido a características genéticas; ao usar tais medicamentos, esses seres sobrevivem, passando adiante sua resistência e formando uma nova geração de organismos resistentes (pressão seletiva sobre característica vantajosa). Essa resistência pode ser adquirida por mutações espontâneas ou transferência horizontal de genes a partir de outras bactérias resistentes, através de conjugação – contato célula-com-célula -, transformação – incorporação de material genético existente nas redondezas – ou transdução – inserção de DNA a partir de um vírus bacteriófago.
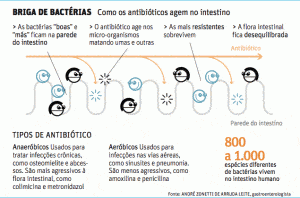
Certas classes de antibióticos, como cefalosporinas, glicopeptídeos e quinolonas têm maior probabilidade de induzir a colonização por bactérias multirresistentes, que possuem diversos genes de resistência. Há evidências de que isso pode prejudicar a flora intestinal, ao aumentar a prevalência de bactérias resistentes nocivas no trato digestório que normalmente seriam controladas por aquelas que vivem em harmonia com o corpo humano. Um exemplo é a Clostridium difficile, associada a diarreias durante o uso de alguns medicamentos.
Além dos efeitos adversos que podem ocorrer dentro do corpo humano com o uso indiscriminado de antibióticos, tal fato é relacionado a sérios problemas de saúde pública que obtiveram grande alcance na mídia. O caso mais famoso, provavelmente, é a da bactéria KPC (Klebsiella Pneumoniae Carbapenemase), a ‘superbactéria’ resistente a múltiplos antibióticos, principalmente aos carbapenêmicos, e que também pode tornar outras bactérias resistentes. Ela é transmitida especialmente em ambiente hospitalar e pode gerar pneumonia, infecções no sangue, no trato urinário e em feridas cirúrgicas, que podem evoluir para infecção generalizada. Poucas classes de antibióticos se mostraram efetivas para o tratamento dessas doenças, sendo necessário isolar os pacientes que apresentem sintomas de contágio.
FONTES:
- http://drauziovarella.com.br/
- http://www.saudedireta.com.br/docsupload/1340102606ManualdeAntibioticoterapia.pdf
- http://www2.merck.com.br/press_release/pdf.php?id=108
- http://www.extensao.cederj.edu.br/material_didatico/sau2203/pdfs/aula05_LC.pdf