Por Bruna dos Santos*
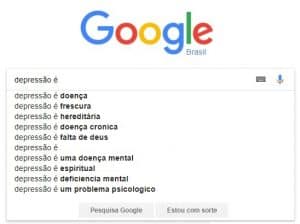
Abra seu navegador agora e pesquise “depressão é” no Google. Pasme: a segunda frase mais procurada é “depressão é frescura” – sim, em pleno ano de 2017. Ainda hoje, a depressão é muitas vezes encarada como frescura, preguiça ou até falta de caráter. Nem mesmo é considerada “doença” por muitos. Então, vejamos alguns dados: o número de pessoas diagnosticadas com depressão chegou a mais de 300 milhões em 2017, sendo considerada, atualmente, a maior causa de incapacidade no mundo, segundo a Organização Mundial da Saúde (OMS). Contando com o número de casos não diagnosticados (seja qual for o motivo), estima-se que essa doença atinja cerca de 15% da população mundial.
Ao contrário do que se possa pensar sobre o Brasil ser o país da alegria, do carnaval e do futebol, na verdade, ele é recordista em casos de depressão na América Latina e, nas Américas em geral, fica atrás somente dos Estados Unidos. 5,8% da população, ou seja, cerca de 11,5 milhões de brasileiros sofrem de depressão atualmente. Essa doença pode afetar qualquer pessoa, independente do país que esteja, da classe social, etnia, orientação sexual, religião ou qualquer outra característica possível e, se não for tratada, pode resultar até em suicídio.
Muito se fala sobre ela, mas é difícil, para a maioria, descrever o que a depressão realmente significa e como ela se manifesta – ainda mais se você nunca teve. Basicamente, a depressão se resume na incapacidade de realizar tarefas normais do dia a dia (tudo se torna um peso, até mesmo levantar da cama, escovar os dentes e jantar), perda de prazer ao fazer qualquer coisa (sendo este um dos principais sintomas), desinteresse com cuidados pessoais, além de tristeza e/ou apatia profunda. O diagnóstico de depressão é, obviamente, mais complicado do que o diagnóstico de diabetes, por exemplo, em que se fazem testes laboratoriais e uma análise objetiva do paciente. Não há biomarcadores bem estabelecidos para doenças psicológicas, como a ansiedade ou a depressão, por isso é preciso ir a um médico ou psicólogo, que irá analisar o paciente, seus sintomas e, utilizando um manual como base (normalmente o DSM, do inglês, Manual Diagnóstico e Estatístico de Transtornos Mentais), estabelecerá um diagnóstico.
Para ser diagnosticado com depressão, é preciso obrigatoriamente ter humor deprimido (sentir-se triste, vazio, desesperançoso ou, no caso de crianças e adolescentes, irritado excessivamente) e/ou perda de interesse ou prazer pelas coisas. Além disso, pelo menos quatro desses outros sintomas devem aparecer: mudanças de peso e apetite (para mais ou para menos), distúrbios de sono (insônia ou sonolência demais), agitação ou retardamento psicomotor, fadiga, sentimento de culpa, pensamentos ou comportamento suicida (“as pessoas ficariam melhor sem mim”, “preferiria estar morto”, entre outros) e prejuízo das funções executivas (atenção, tomada de decisão e planejamento, por exemplo). Esses sintomas devem aparecer todos ou quase todos os dias, durar mais de duas semanas e representar uma diferença notável de como a pessoa costumava estar antes, impactando diretamente em suas atividade diárias. Apesar de inicialmente parecer uma doença psicológica ou psiquiátrica apenas, na verdade, ela é considerada psicossomática (uma doença com origem na mente, mas que acomete todo o corpo), visto que há muitas outras consequências da depressão para o corpo em geral, como maior possibilidade de ter doença cardíaca, câncer, diabetes mellitus, obesidade, entre muitas outras. Vale lembrar também que, como é uma doença muito plural, ela se manifesta de diferentes formas e níveis em diferentes pessoas, dependendo da vivência e do organismo de cada um.
Pesquisadores do mundo todo estudam os possíveis mecanismos por trás da depressão, entretanto é muito complicado chegar a resultados muito conclusivos ou que sejam aplicáveis para a maioria das pessoas, visto a complexidade da doença e a variabilidade de formas em que ela se apresenta. Entretanto, há várias teorias que tentam explicar como e por que ela inicia. Sabe-se, definitivamente, que há um componente genético, ou seja, se os seus pais ou avós tiveram ou têm depressão, há uma maior probabilidade de que você também venha a ter – alguns estudos mostraram que 40 a 50% do risco de desenvolver depressão é geneticamente influenciado. Além disso, é inegável que fatores ambientais, como estresse (até mesmo no período pré-natal), situações precárias de vida ou traumas emocionais (como perder um emprego ou uma pessoa amada) aumentam muito a probabilidade de alguém desenvolver depressão. Outras teorias falam a respeito de desequilíbrio nos neurotransmissores (substâncias químicas produzidas pelos neurônios que fazem a sinalização no nosso sistema nervoso), perda de neurônios em áreas específicas do cérebro devido a deficiência de uma proteína, aumento de moléculas que provocam inflamação, aumento do hormônio do estresse, entre outras muitas teorias. Talvez o mais provável é que quase todas essas coisas aconteçam juntas, ou que cada indivíduo tenha uma ou mais dessas causas específicas.
O tratamento de casos leves de depressão pode ser feito apenas com sessões de psicoterapia (especialmente a terapia cognitivo comportamental). Entretanto, casos mais graves necessitam, além da psicoterapia, medicação para facilitar o processo e reduzir os riscos de suicídio e o agravamento da doença. Os medicamentos disponíveis hoje ainda não são muito específicos (também visto a complexidade da doença), podendo causar muitos sintomas adversos, por isso o seu uso não deve ser indiscriminado – os benefícios dele devem sobrepor os seus malefícios, portanto não devem ser prescritos para qualquer pessoa. Junto a isso, é importante que familiares, amigos e outras pessoas próximas tenham empatia – o incrível dom de colocar-se no lugar do outro – e paciência, oferecendo apoio e acolhimento sem julgamentos (para estas pessoas, não é tão simples assim “sair da cama” ou “sair de casa” e “dar um jeito nisso” ou “acordar para a vida”). Ajude a pessoa, aos poucos, a relembrar o quanto você a ama e as conquistas e qualidades dela, pois fica muito fácil esquecer estas coisas tão básicas quando se está depressivo.
Se você se reconheceu nesse texto, procure ajuda de seus familiares, amigos e de um psicólogo. Você pode ligar para o Centro de Valorização à Vida (CVV; disque 188) e desabafar com um dos atendentes. Você também pode procurar um CAPS (Centro de Atendimento Psicossocial) em sua cidade, um órgão do Sistema Único de Saúde (SUS) que oferece consultas gratuitas com profissionais capacitados. Outras opções acessíveis são centros-escola, instituições como ONGs e profissionais que realizam consultas especiais a baixos valores ou até mesmo de graça. Depressão não é besteira, não é vergonha e, acima de tudo, não é frescura.
Referências:
- FAVA, Maurizio; KENDLER, Kenneth S.. Major depressive disorder. Neuron, v. 28, n. 2, p. 335-341, 2000.
- NESTLER, Eric J.. Neurobiology of depression. Neuron, v. 34, n. 1, p. 13-25, 2002.
- STAHL, Stephen M.. Essential psycopharmacology: Neuroscientific basis and practical applications. 2 ed.: Cambridge University Press, 2000.
- WORLD HEALTH ORGANIZATION. Depression. 2017.
- WORLD HEALTH ORGANIZATION. Depression and other common mental disorders: global health estimates. 2017.